Maßgeschneiderte Organe aus dem 3D-Drucker
Tausende Patienten brauchen ein Spenderorgan. 3D-Drucker könnten sie herstellen. Noch aber steckt die Technologie in den Kinderschuhen.

Foto: Jack Guez/AFP/Getty Images
Inhaltsverzeichnis
- Der Leidensdruck ist gewaltig
- Maßgeschneiderte Organe aus dem Drucker also?
- Ohrmuschel aus Nanocellulose
- Biotinte aus Gelatine, Heparin oder Hyaluronsäure
- Bei Raumtemperatur ist Gelatine fest wie Wackelpudding
- Zellhaufen müssen von Kapillaren durchwachsen werden
- Gedrucktes Miniherz aus Israel mit eigener Blutversorgung
- Gedruckte Organstrukturen sollen Leben retten
Der Mensch lebt länger heute, aber nicht unbedingt gesünder. Die Folge: Stoffwechselerkrankungen nehmen zu, die Organe kommen an ihre Leistungsgrenze – im schlimmsten Fall kollabieren sie irgendwann. Der einzige Ausweg ist dann meist eine Transplantation.
Beispiel Herzschwäche: Rund 1,8 Mio. Menschen leben in Deutschland mittlerweile mit einer sogenannten Herzinsuffizienz, bei der das Herz nicht mehr genügend Blut durch den Körper pumpen kann. Viele von ihnen hängen bereits an Herzunterstützungssystemen. Die Geräte bieten laut Jan Gummert, Präsident der Deutschen Gesellschaft für Thorax-, Herz- und Gefäßchirurgie (DGTHG), akut oder chronisch Kranken die einzige Möglichkeit, mittel- und auch längerfristig zu überleben. Doch solche Technik ist sperrig, lästig und medizinisch betrachtet keine Dauerlösung.
Klar ist: „Für das komplexe menschliche Herz gibt es nach heutigem technischen Entwicklungsstand keinen adäquaten Ersatz“, sagt der Herzchirurg. Die Wartelisten für ein menschliches Spenderherz sind aber lang. Genauso sieht es bei anderen lebenswichtigen Organen aus – allen voran bei Nieren, aber auch bei Leber, Lunge, Bauchspeicheldrüse und Dünndarm sowie bei Geweben wie Knochen oder Hornhaut.
Der Leidensdruck ist gewaltig
Etwa 9500 Menschen benötigten im vergangenen Jahr nach Angaben der Deutschen Stiftung Organtransplantation akut ein Fremdorgan, es gab aber nur 955 Organspender. Statistisch gesehen stirbt von den Menschen auf der Warteliste alle acht Stunden einer, weil es kein passendes Spenderorgan gibt (s. Kasten unten). Alle Deutschen sollen deshalb grundsätzlich zu Organspendern werden, so jedenfalls will es Bundesgesundheitsminister Jens Spahn (CDU) – es sei denn, sie widersprechen formgerecht. Eine solche Widerspruchslösung praktizieren laut Bundeszentrale für gesundheitliche Aufklärung bereits 18 Länder in Europa.
Doch auch das hilft nur bedingt, die Zahl der transplantierbaren Organe zu erhöhen. Denn nicht immer passen Spender und Empfänger zusammen. Mediziner suchen deshalb nach Ersatz. Das Züchten von Gewebe wie Knorpel oder Haut gelingt im Reagenzglas bereits ganz gut. Aber ganze Organe? Große Hoffnungen ruhen auf der additiven Fertigung. Mit ihr, so die Idee, ließe sich der Bedarf an Organen auf Basis körpereigener Zellen decken. Positiver Nebeneffekt: Die Abstoßungsreaktion könnte dann milder ausfallen.
Maßgeschneiderte Organe aus dem Drucker also?
Kann das überhaupt funktionieren? Für die personalisierte regenerative Medizin wäre das sicher ein Segen. Und tatsächlich dringen beinahe täglich neue Meldungen aus den Forschungslabors, mit denen Wissenschaftler ihre Fortschritte im Bioprinting verkünden. Erst kürzlich gelang es zum Beispiel Forschern in Israel, ein Miniherz aus menschlichem Gewebe zu drucken.
Ausgangsmaterial für einen solchen Organdruck sind Biotinten, in denen Zellen gelöst sind. Ein Knackpunkt: Die Zellen müssen den Druckprozess überleben. Außerdem braucht es ein Gerüst, an dem sie anwachsen können – sonst würde das Druckergebnis gleich wieder zerfließen.

Ohrmuschel aus Nanocellulose
Ein solches Gerüst, die Matrix, zu drucken, ist längst kein Problem mehr. Empa-Forscher in der Schweiz beispielsweise drucken mit aus Holz gewonnener Nanocellulose Ohrmuscheln für Patienten, bei denen eine Knorpelerkrankung Fehlbildungen verursacht hat. Der Rohstoff wäre sogar biologisch abbaubar, sagen die Forscher.
Schwierig wird es immer dann, wenn man im Druckprozess verschiedene Zelltypen zusammenbringen will, die üblicherweise ein biologisch funktionelles Gewebe ausbilden. Also zum Beispiel Drüsenzellen, die von Nervengewebe und Blutgefäßen durchzogen und von Hautschichten sowie Bindegewebe umhüllt sind. Wie bei einem Organ eben üblich.
Biotinte aus Gelatine, Heparin oder Hyaluronsäure
Am Fraunhofer-Institut für Grenzflächen- und Bioverfahrenstechnik (IGB) in Stuttgart tüfteln Forscher an Biotinten, die solche Anforderungen erfüllen sollen. Die Biotinte ist praktisch das Biomaterial in seiner unvernetzten, druckbaren Form. Sie enthält zum einen Biopolymere wie Gelatine, Heparin oder Hyaluronsäure, zum anderen ein wässriges Nährmedium sowie natürlich die lebenden Zellen.
Schicht für Schicht entstehen daraus dreidimensionale Objekte entsprechend der zuvor programmierten äußeren Form. Während des Drucks muss die Tinte fließfähig bleiben, danach aber soll sie allmählich aushärten. Die Forscher bestrahlen sie dafür mit UV-Licht, damit sie sich zu Hydrogelen, also wasserhaltigen Polymerstrukturen, vernetzen. Von weichem Fettgewebe bis hin zu festem Knorpel lassen sich im Idealfall die Eigenschaften der natürlichen Vorbilder mittlerweile imitieren, indem die Biomoleküle entsprechend chemisch modifiziert werden. Aber einfach ist der Prozess nicht.

Bei Raumtemperatur ist Gelatine fest wie Wackelpudding
„So kann sie nicht gedruckt werden“, umschreibt Achim Weber das Problem. Der Leiter der Arbeitsgruppe „Partikuläre Systeme und Formulierungen“ am Fraunhofer IGB maskiert deshalb die Seitenketten des Gelatinemoleküls mit nicht vernetzbaren Acetylgruppen. So wird das Gelieren verhindert. Damit die Substanz dann aber nicht aus dem Drucker herausfließt, baut Weber zusätzlich vernetzbare Gruppen ein – ein bisher einzigartiger Vorgang im Bioprinting, wie Weber meint.
„Wir formulieren Tinten, die verschiedenen Zelltypen und damit auch verschiedenen Gewebestrukturen möglichst optimale Bedingungen bieten“, beschreibt es Kirsten Borchers, am IGB für die Bioprintingprojekte verantwortlich. Gemeinsam mit Forschern der Universität Stuttgart wurden auf diese Weise bereits zwei unterschiedliche Hydrogelvarianten entwickelt: festere Gele mit mineralischen Anteilen, um Knochenzellen bestmöglich zu versorgen, und weichere Gele ohne Mineralien, mit deren Hilfe Blutgefäßzellen kapillare Strukturen ausbilden sollen.
Zellhaufen müssen von Kapillaren durchwachsen werden
Hier zeigt sich die nächste Hürde, vor der die Forschung aktuell steht. Damit gedruckte Zellhaufen später mit Nährstoffen versorgt werden können und so am Leben bleiben, müssen sie von Kapillaren durchwachsen werden. Bei einem aushärtenden Medium eigentlich ein Ding der Unmöglichkeit. In einem Sonderforschungsbereich der Deutschen Forschungsgemeinschaft (DFG) experimentieren deshalb nun Wissenschaftler der Universitäten Erlangen-Nürnberg, Würzburg und Bayreuth mit dreidimensionalen Gefäßschleifen, die auf dem Hinweg Nährstoffe zum Gewebe hin- und auf dem Rückweg Stoffwechselprodukte wieder wegtransportieren.
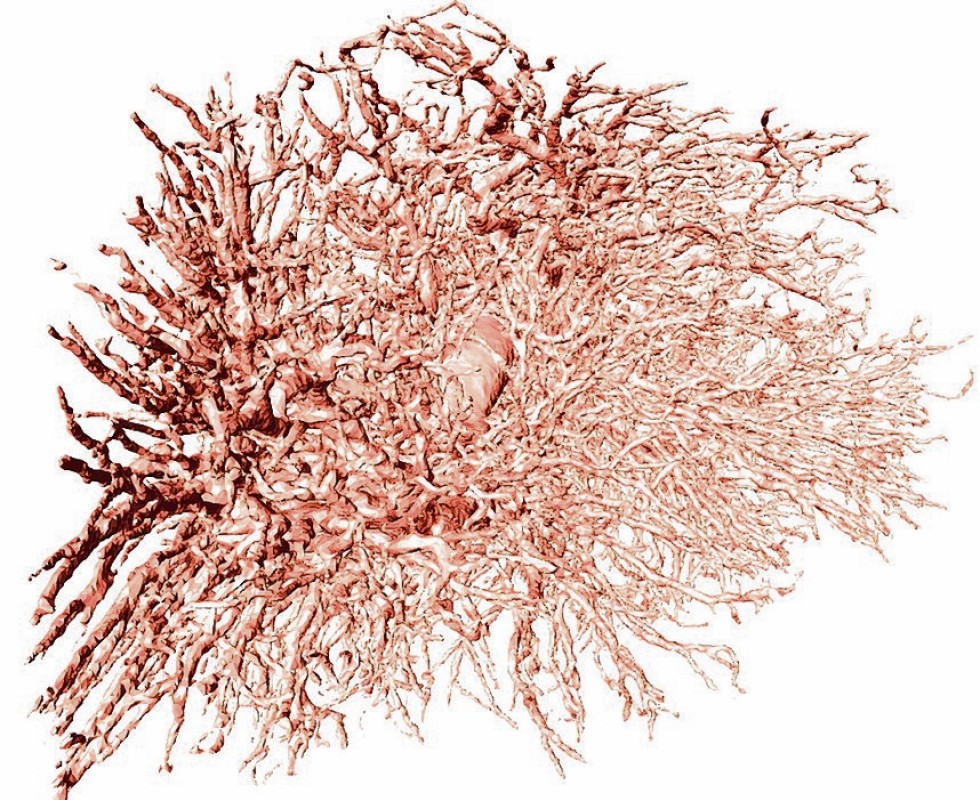
Die Forscher in Franken reichern dafür eine Matrix aus dem Protein Fibrin, das bei der Blutgerinnung hilft Wunden zu verschließen, mit Vorläuferzellen an, die die Gefäßneubildung fördern. „Mit einem speziellen 3D-Drucker können wir alle Materialien zeitgleich genau so anordnen, wie sie im späteren Gewebemodell platziert sein sollen – und das im Makro-, Mikro- und Nanobereich“, freut sich Raymund Horch von der Uni Erlangen. Bleibt nur die Frage, wie man die Zellen dazu bringt, in verschiedene Richtungen zu wachsen – und zwar exakt dorthin, wo sie wirklich benötigt werden.
Gedrucktes Miniherz aus Israel mit eigener Blutversorgung
Auch das Miniherz aus Israel ist bereits mit einer eigenen Blutversorgung ausgestattet. Dafür hatte das Team um Tal Dvir an der Universität Tel Aviv Stammzellen aus dem Fettgewebe eines Probanden isoliert und umprogrammiert. Daraufhin erzeugten die Stammzellen einerseits Herzmuskel- und andererseits Endothelzellen, die die Innenwände von Blutgefäßen bilden.
„Es ist das erste Mal, dass ein vollständiges Herz mitsamt Zellgewebe, Blutgefäßen und Ventrikeln gedruckt wurde“, sagt Dvir. Zwar sei das Organ nur etwa so groß wie eine Kirsche und könne auch nicht schlagen, doch habe sein Team gezeigt, dass mit dieser Technologie im Prinzip auch größere menschliche Herzen hergestellt werden könnten.
Je weiter die Entwicklung des Organdrucks voranschreitet, umso wichtiger wird es, die Prozesse nachvollziehbar zu machen. Der VDI plant deshalb einen Ringversuch, bei dem an mehreren Instituten mit dem gleichen Drucker und der gleichen Biotinte experimentiert wird. Ziel ist es, Richtlinien für die Zukunft abzuleiten. Und mehr noch: „Die additive Verarbeitung von Gewebematrix und Zellen zu Gewebemodellen bietet den Vorteil von Automatisierung und digitaler Steuerung, um die Fertigung unter kontrollierten und standardisierten Bedingungen erfolgen zu lassen“, zeigt Kirsten Borchers vom Fraunhofer IGB auf, wo es in Zukunft hingehen könnte.
Gedruckte Organstrukturen sollen Leben retten
Trotz aller Fortschritte: Noch lassen sich lebensfähige Organe nicht drucken. Erstanwendungen für das Bioprinting werden nach Meinung von Experten In-vitro-Testsysteme sein. Pharmaunternehmen könnten mit gedruckten, organähnlichen Strukturen die Wirkung ihrer Arzneimittelkandidaten prüfen. Der Vorteil: Bevor ein Medikament erst in der klinischen Anwendung scheitert, ließe sich sehr viel preiswerter und ohne weiteres Leid bei den Patienten testen, ob die Substanz tatsächlich geeignet ist.
Ziel ist, mithilfe von gedruckten Organstrukturen Krankheiten zu heilen und Leben zu retten. Das Bundesforschungsministerium (BMBF) fördert deshalb Projekte zum Bioprinting. Visionäre träumen schon davon, völlig neue Organe zu erschaffen. Diese könnten beispielsweise Enzyme oder Hormone im Körper produzieren, die man heute noch als Medikament oder Nahrungsergänzungsmittel einnehmen muss.